�ҹ�ҽ�Ʊ����ƶȵ���ʷ�ظPδ������
(һ)���ѡ��ͱ�ҽ���ƶȵĽ����뷢չ
1������ҽ���ƶ�
����ҽ���ƶ��Ǹ���1952������Ժ�����ġ�����ȫ�������������������ɡ����弰������ҵ��λ�Ĺ��ҹ�����Աʵ�й���ҽ��Ԥ����ָʾ�����������ġ�����Ժ��ָʾ����ȷ�涨���Ҷ�ȫ�������������������ɡ���������壬���ֹ������Լ��Ļ������������������ý������ҵ��λ�Ĺ��ҹ�����Ա�����зϾ��ˣ�ʵ�й���ҽ��Ԥ���ơ�ҽ�Ʒ����ɸ������������쵼���������������ո���λ���������������䣬ͳ��ͳ֧�����ָܷ����ˡ����סԺ��������Ʒѡ������ѡ�סԺ�ѡ�����ѻ�סԺ�ڼ侭ҽʦ������ҩ�ѣ���ҽ�ƷѲ�����סԺ����ʳ�ѡ���ҽ��·���ɸ��˸�����1952��8�£�����Ժ�ֽ����ܹ���ҽ�ƴ�������Ա��Χ��������ɲ��ʹ�רԺУ����У����ͬʱ��Ϊ�˿�����ҩ�벻��Ҫ�ļ�飬���һ��ƶ���ʮһ����ҩ�ʹ��г�ҩ�Ļ���ҩ��Ŀ¼�������豸���Ĺ涨��������ҩ������Χ��
����ҽ���ƶ����ҹ������ܶ���ʵ�е�һ�����ҽ�Ʊ����ƶȡ����ڹ���ҽ�Ƶľ�����Ҫ��Դ�ڸ�����������ˣ������ƶ�ʵ�����ǹ��һ����������͵ı����ƶȡ�
2���ͱ�ҽ���ƶ�
�ͱ�ҽ���ƶ��Ǹ���1951������Ժ�䲼�ġ��Ͷ�������������1953���Ͷ����������еġ��Ͷ���������ʵʩϸ�������ݰ�������ط��桢���߽����ͷ�չ�����ġ�����Ӧ��Χ��Ҫ��ȫ�������ƹ���������·�����ˡ��ʵ硢��ͨ�������Ȳ�ҵ�Ͳ��ŵ�ְ�����乩����ֱϵ������������������ҵ����ִ�С�ְ�������������ҵҽ������ҽԺ����ԼҽԺҽ��ʱ�����Ʒѡ�סԺ�ѡ������Ѽ���ͨҩ������ҵ����������ҩ�ѡ�סԺ����ʳ�Ѽ���ҽ·���ɱ��˸�����
�ͱ�ҽ���ƶ����ҹ���ʮ�����������������һ�ָ�����ҽ����ᱣ���������ҹ��Ͷ������ƶȵ��л���ɲ��֣��Ƕ���ҵְ��ʵ����ѡ���ְ������ʵ�а�ѵ�һ����ҵҽ�Ʊ����ƶȡ�
3�����ѡ��ͱ�ҽ�Ƶ���ʷ���úʹ��ڵ���Ҫ����
���ѡ��ͱ�ҽ���ƶȶ��ҹ����������ҵ�Ľ���ͷ�չ�����˻��������á�һ���棬�����ı��˾��й�ȱҽ��ҩ����ʷ���Ϻõر�����ְ���Ļ���ҽ�ƣ������ְ���Ľ���ˮƽ���ҹ����˾�������1949���34����ߵ�1999���71�ꡣ��һ���棬���ѡ��ͱ�ҽ���ƶȵ�ʵʩ������ص�����ְ�������������ԣ��ٽ��˾��ý��裬ά��������ȶ���
���ǣ��ڽ�����������г��������ƺ�����ҵ�ĸ�Ĺ����У����ִ�ͳҽ�Ʊ������Ƶ�����Ҳ����ͻ����һ��ְ��ҽ�Ʒ����ɹ��Һ͵�λ������ȱ��������ҽ�Ʒ��ó����ƺ��ȶ����ʽ���Դ������ҽ�Ʒ����������졣����ҽ�Ʊ��Ϲ����ͷ������ữ�̶ȵͣ�������ؽ���ؿ���
(��)����ְ��ҽ�Ʊ����ƶ��ĸĸ�̽��
�ҹ���ҽ�Ʊ����ƶ�Ҳ��������ᾭ�õķ�չ�����ϱ仯�ġ�20����80������������ž��õķ�չ�ĸ↑�ŵ����룬�ر����ҹ��������ƴӼƻ���������������г����õ���ת�ͣ���ͳ��ҽ�Ʊ����ƶ�������¶�������ϵıײ����ĸ��Ϊ��ʷ�ı�Ȼ����������ĸĸ�̽����Ŀǰ���ҹ��ѻ���ȷ�������͵ij���ְ��ҽ�Ʊ����ƶȿ�ܡ���һ�ĸ�Ĺ��̴��¿��Է�Ϊ�����Σ�
��һ�Σ�1992����ǰ���Կ��Ʒ���Ϊ���ģ��Թ��ѡ��ͱ�ҽ���ƶȽ��иĸ�����
(1)1985����ǰ����Ҫ����跽��ʵ�з��÷ֵ���ʩ�����磬����Ҫ֧��������ҽ�Ʒ��ã�����ν��“�ҹ�”�������طֵ��ı�����ͬ��һ��Ϊ10%--20%���˺�ְ�����˵ķ�����ʶ������ǿ����һ���̶��������˶�ҽ�Ʒ���Ĺ�������
(2)1985��—1992�꣬�ص�ת���ҽԺ���п��ƣ���ǿ��ҽ�Ʒ�����Լ��������ȡ����Ҫ��ʩ�У��ٸĸ�֧����ʽ�������Ѱ����������Ͷ��������ҽԺ����֧���ã���֧�ֵ�������ҽԺ�������Ƴɱ��ͷ��ÿ�֧�����ƶ�����ҩƷĿ¼����ҽ����ҩ����Ŀ¼���Կ���ҩƷ֧�����ۼ�ǿ����ҽ�ƺ��ͱ�ҽ�ƵĹ��������ṩ���ѵ����������������ڵ�λ�ȣ���Ҫ�е����־������Ρ�����֮�⣬һЩ�����������˴�ͳ���ƶȣ����Ե�������ҵΪ��λ������ҵ���ɱ��շѣ��γ�ͳ����𣬶Է������ҽ�Ʒ��õĻ��߸��貹����ʹҽ�Ʊ��ϵ���ữ�̶�������ߣ���ҵ֮�以�����á��ֵ����յ�����������ǿ����Щ��ʩ�Կ��Ʒ��õ�Ѹ�����������⾭�ѽ��ź���ҵ֮��IJ���ƽ��������һ�������á�
�ڶ��Σ�1992��—1998�꣬����ְ��ҽ�Ʊ����ƶȵĸĸ��Ե�
1992�꣬�㶫ʡ��������ȫ�����ȿ�չ��ְ��ҽ�Ʊ��ոĸ�Ӷ������˶��ҹ�ְ��ҽ�Ʊ����ƶȽ��и����Ըĸ����Ļ������ʮ�Ľ�����ȫ��������Ҫ���ҹ��������ͳ������ʻ����ϵ�ҽ�Ʊ����ƶȡ�Ϊ��ǿ��ҽ�Ʊ����ƶȸĸ﹤�����쵼������Ժ������ְ��ҽ�Ʊ����ƶȸĸ��쵼С�顣1994��������ί�����������Ͷ�������������ͬ�ƶ��ˡ�����ְ��ҽ���ƶȸĸ���Ե��������������Ժ�����ڽ���ʡ���С�����ʡ�Ž��н������Ե㡣1996�����Ժ�칫��ת���˹������ί���IJ�ί������ְ��ҽ�Ʊ����ƶȸĸ������Ե�����������58�����н����������Ե㡣
�����������صĸĸ��Ե�ȡ���˳�����Ч��Ҳ��¶��һЩ���ε�ì�ܺ����⡣һ��һЩ�Ե���г���ˮƽƫ�ߣ���������ҵ�����Ƚ��أ������������ѣ����¸�����խ����ҵ�α��ʵͣ��ƶ��Ե㹤�����Ѷȴ���ҽ�ƻ����ĸ��ҩƷ������ͨ���Ƹĸ��ͺ�ҽ����Դ���ò�������ҽ����Ϊ���淶��ҩƷ�۸���ߣ��������ҽ�Ʒ���ɱ��ߣ�����֧�����Կ��Ƶ���Ҫԭ����ˣ�������ƶȵĸĸ�ͻ��ƵĽ������������ҹ�����ְ������ҽ�Ʊ����ƶȵĽ��衣
�����Σ�1998��������ȫ���ƽ�ҽ�Ʊ����ƶȸĸ�
1998��11�£�����Ժ�ڱ����ٿ�ȫ��ҽ�Ʊ����ƶȸĸ﹤�����飬1998��12��14�չ���Ժ�����ˡ����ڽ�������ְ������ҽ�Ʊ����ƶȵľ����������ǹ���Ժ���ܽ�����Ե㹤������Ļ������������ش���ߡ�����������ȷ��ҽ�Ʊ����ƶȸĸ��Ŀ��������ԭ������߿�ܣ�Ҫ����ȫ����Χ�ڽ�������ȫ�����ְ���Ļ���ҽ�Ʊ����ƶȡ��Թ���Ժ������1998��44���ļ��ķ���Ϊ��־���ҹ�����ְ��ҽ�Ʊ����ƶȸĸ������ȫ�淢չ�ĽΡ�
���ĽΣ�2005������ҽ�Ƹĸ�
2009��3��17�գ��ԡ��й��������Ժ�����ҽҩ�������Ƹĸ����������з���2009��6�ţ���¯�������������л���ҽ����������Ϊ�������������ŵ㣬�Ӹĸ﷽����ơ������ƶȽ�����������ϵ���趼��ѭ�Ź�����ԭ�ѻ���ҽ�������ƶ���Ϊ������Ʒ��ȫ���ṩ��Ŭ��ʵ��ȫ����������ҽ��
1.��������ȫ��Ļ���ҽҩ�����ƶ�
���ȣ����dz������Ĺ�������������ϵ��Ҫ���Ƽ���Ԥ��������ϵ��Ӧ��������ϵ����ȫְ�ܡ����Ͼ��ѣ������Ԥ������������Ӧ��ҽ�ƾ�����������Ч���ư��̲������ס���˲���Ѫ���没���ش������С�����ͳһָ�ӡ���Ӧ������Э��������ת��Ч��ͻ�����������¼�Ӧ���������ƣ���ЧӦ�Ը��������������¼�����ǿʳƷ��ҩƷ��������������ܣ���������Ⱥ�ڽ�����ȫ����ǿְҵ������ܣ�����鴦��ְ�������IJ�����Ϊ������ְ������Ȩ�档���뿪չ���������˶����ƶ��Ը�ˮ���IJ�Ϊ�ص��ũ�廷�������ۺ����������뿪չ���������������С���͵�λ������Ƴ���������ò�����ݡ�������İ��ţ���ι�������������ϵ���Ĵ����㣺һ�ǹ���ҽ�Ʒ�������������һЩ�������������ijЩ����ҽ�Ʒ���������ȫ������ƽ�����ҽԺ�������Ƹĸ���ṫ��ҽԺ������һЩͨ�������ҩ��“��������ʽ”��ȡ�Ĵ��գ����°���“������”����Ϊ�����ž��������ϰ����������ϵͼ�ҩ����Ҷ��ܹ�ע��ҩ�����⣬�Լ���ҩ���������⣬�������������ͨ����������ҩƷĿ¼������ҽ���ܻ���Ⱥ������ʵ�֡������Լ���ҽȡ��ҩƷ�ӳɡ�һֱ�����ҹ�ҽ�Ʒ����ƫ�ͣ�Ϊά�����棬ҽԺ��ҽ������������“ҩƬ”������ҩ�ѾӸ߲��¡�ͨ������ҩ�·���ѵȶ��ַ�ʽ�ĸ��ȡ��ҩƷ�ӳ����ߣ�ͬʱ��ȡ�ʵ�����ҽ�Ʒ���۸���������Ͷ��ȴ�ʩ�ֲ�ҽ��������ҽԺ�����ϵ�ȱʧ�����մ�“��ҩ��ҽ”��ת��“�Լ���ҽ”������ҽ���ּ��շ����ּ�ֵ��һ��ҽ��������ҽ�����������Ρ�ר�ң��������߲㣬����ÿһ��ҽ����������֮���ס���ͬ�����ҽ�ƻ�����ҽ���ṩ�ķ���ʵ�зּ����ۡ�����������ʵ��ҽ���ļ�ֵ��������ԡ�
��Σ����dz�������ҽ�Ʒ�����ϵ��ʹ����Ⱥ�ڹ�ƽ���м���Ԥ�����ơ���Ů��ͯ�����ͼ�������������Ƶȹ��������ͻ���ҽ�Ʒ�����һ�ƶȵ���Ҫ�����ǣ�����������Ͷ��Ϊ��������ũ��ͳ���������������Ϊ���壬��ȫ��������Ϊ���������˼����ͻ���ҩ��Ϊ�ֶΣ���ȡ���ΪȺ���ṩԤ����������Ͱ��ɱ��շ�ΪȺ���ṩ����ҽ�Ʒ���
�ٴΣ����dz�������ҽ�Ʊ�����ϵ��������ȫҽ�Ʊ����ƶȣ���ȷ����������������л���ҽ�����������ἲ�����յ���Ҫ��ʩ�����ݡ�������İ��ţ����ҽ�Ʊ�����ϵ���������㣺һ��ҽ�ƾ����������Ѽ�ͥ������ҽ�ƾ����ƶȽ������������Ѽ�ͥ������α������Ը�����ҽ�Ʒ����ṩ����������ҽ������ȫ��90%�˿ڡ�Ҳ����˵�����˳���ְ���⣬ũ������ش�ũ��ѧ�����¸ڹ��˵�����û���ܵ�ҽ������Ա����3��������ҽ����ҽ����������Ҳ���Ӵ����������Ӵ�Ͷ��Ϊ����������꣬���������Գ�������ҽ������ũ�ϵIJ�������ߵ�ÿ��ÿ��120Ԫ������Ϊ50%������������߷�Χ�ڵ�סԺ����������������ñ�����Χ�ͱ��������⣬����ְ�������ҽ�����֧����ֱ�����ߵ�����ְ����ƽ�����ʺ;����֧�������6�����ң���ũ�����֧��������ߵ�����ũ���˾��������6�����ϡ����������͵ط�������Ҫ���Ӷ�������Ͷ�룬����������ũ���������������������ͻ���ҽ�Ʊ��ϵȽ�������Ͷ���ص㣬��Ϊ�����������������������Ͷ���ص�����֧�ֹ���������ũ���������������������ͻ���ҽ�Ʊ��ϡ�
���ģ������Ч��ҩƷ��Ӧ������ϵ��ҩƷ��ά�������������Ʒ�����ϻ���ҩ�﹩Ӧ�ǹ���ҩƷ���ߵĺ��ġ�Ҫ�Խ�������ҩ���ƶ�Ϊ�ص㣬ȷ������ҩ���Ŀ¼��Ʒ�֣�ʵ�ж����������������ۡ����вɹ���ͳһ���͡��淶ʹ�õȰ취������Ⱥ�����а�ȫ����Ч�����衢�����Ļ���ҩ��ĸ�ҩƷ������ͨ���ƣ��ٽ�ҩƷ������ͨ�Ĺ�ģ������Լ�����ִ������ϸ���ҩ������ҩƷ��������Ӫ��ҵ���룬��ǿ������ܣ�ȷ��ҩƷ��ȫ���ĸ�ҩƷ�۸���������ҩƷ���۵Ŀ�ѧ�ԣ�������߶��ۣ�����Ⱥ�ڸ�����ͬʱ����ǿҩƷ��ܡ�Ҫǿ������������Σ����Ƽ����ϵ���裬�ϸ�ҩƷ�о�����������ͨ��ʹ�á��۸���ļ�ܡ���ʵҩƷ�������������淶����ǿ�Ը߷���Ʒ�������ļ�ܡ��ϸ�ʵʩҩƷ��Ӫ�����淶��̽������ҩƷ��Ӫ���ɷ��ࡢ�ּ��Ĺ���ģʽ���Ӵ��ص�Ʒ�ֵļල�������ȡ�����ũ��ҩƷ�ල������ǿ������ҩƷ�۸�ļ�ܣ���Ч������߶��ۡ��淶ҩƷ�ٴ�ʹ�ã�����ִҵҩʦָ��������ҩ��ҩƷ����������������á�
2.ʵʩ“�����й�2020”ս�ԣ����ȫ��ˮƽ
“�����й�2020”ս���Ǵ�������2020���������չ�г��ڹ滮�������ȫ����Ľ������ʡ�ʵ����“������С��”����“С��������”����Ҫս�ԣ���ʵ���������л���ҽ����������ܶ�Ŀ�����Ҫ���ݡ�����������
���ȣ�ʵʩ��������ս�ԡ���һ����2010�꣬�����������dz������Ļ���ҽ�������ƶȿ�ܣ�ʵ�֡�������ҵ��չ“ʮһ��”�滮��Ҫ���涨�ĸ���Ŀ�꣬ʹ�ҹ�����ʵʩȫ��������������Ĺ������У��ڶ�����2015�꣬ʹ�ҹ�ҽ����������ͱ���ˮƽλ�ڷ�չ�й��ҵ�ǰ�У���������2020�꣬������Ƚ����ơ����dz������Ļ���ҽ�������ƶȣ�ȫ��ˮƽ�ӽ��еȷ�����ҡ�ÿ���ζ�Ҫ�о����ָ��ʹ�ʩ���������˾�����������Ӥ�������ʺ��в��������ʵ�ָ�꣬�ش�Ⱦ�����ش����Լ�������ָ�꣬��������ɼ���ָ�������ҩе��ҵ��չˮƽ�����������ģ������Ͷ��ָ��ȣ���ʵ�������ƶȽ����뽡���ٽ�Ŀ����л�ͳһ��
��Σ��ƶ�ʮ����мƻ���ʵʩ“�����й�2020”ս�ԣ���Ҫ�����ҹ�������ᷢչ�������������Ҫ����Σ�����Ƶ����أ������в�ѧ����������ѧ���������ߡ�ҽҩ�Ƽ��ȶ�ѧ����֯ר�ҽ����о���ȷ��ÿ����������չ�����������ڴ˻����ϣ��ƶ���ʵʩһ����ʵ���е��ж��ƻ�����Ҫ������һ�ǰ��̲�����˲���Ѫ���没�������з����ж��ƻ�����Ч���ƴ�Ⱦ�����У����Ǹβ������ж��ƻ����Զ�ͯ��ѽ����Ҹ����磬��������ȱ���������ij����ˣ�����Ƚ���Ⱦ��Ⱥ�����Ǹ����в�����Ӥ��������“ĸӤ��ȫ”�ƻ�����ȡ��2015��ʵ��ȫ���в���סԺ���䣬����Ƚ���ĸ��Ӥ�����ʣ����ǿ����̲ݺ�����Ѫ�ܼ�������֢�����ж��ƻ������ͷ����ʣ���������Ϊ�����������ػ�Ϊ���ĵ����������ж��ƻ�����߾�����ˮƽ�������Կ�ѧ�����˶�Ϊ����������꽡���ж��ƻ�������ȫ�����ȳ������������˽����ж��ƻ������������˿���������������“�ط�������”��“ְ������”�ж��ƻ���������������������ְҵ��Σ��������“��ͳҽҩ�����ж��ƻ�”���ƶ���ҽҩ������ҽҩ���С����£���չ�ش������о���ʮ��ʳƷ������ˮ��ȫ�ٽ���ʳԴ�Լ��������ж��ƻ�����ǿ������������Ӫ����ѧ���ۺͼ�����罨�衣ͨ����Щ�ж��ƻ���ʵʩ����“Ԥ��Ϊ������ũ��Ϊ�ص㣬����ҽ����”���������������䵽ʵ������ʵҽ�����������������Ч���ټ�����������߹���ˮƽ��������ҽ�Ʊ�������ҵ������ҽҩ��ҵ�ķ�չ��
�ٴΣ���������֧����ϵ��ʵʩ“�����й�2020”ս�ԣ����뽨�����ơ�Ͷ�롢�Ƽ����˲š��Ļ����ʺ���������֧����ϵ��һ���ҽҩ�������Ƹĸ�����й���ɫ��ҽҩ�����������������ƣ�����������Ϊ������ᷢչ��һ����Ҫָ�ꡣ���ǽ����ȶ��ľ��ѱ��ϻ��ơ�Ͷ���������ƺ�ת��֧�����ơ����Ǽ��“�Ƽ�����”��������ȫҽѧ�Ƽ�������ϵ��ҽѧ����Э����ϵ���������˼����ƹ���ϵ����������������ϵ����������“�˲�ǿ��”��������ȫ�����˲Ž��������������ú�������ϵ�����������һ����һ��ҽ�¸��С�ҽ���߳������������˲š����Ǽ�ǿ����ְҵ���º��Ļ����裬���Ϊ��������ĸ����������Ǽ�ǿ���ʽ���������������ù�����Դ��չ�ҹ�������ҵ��������������Ҹ�������״����չʾ�Ҹ����δ��������
(��)�����ƽ�ҽ�Ʊ����ƶȽ���
�����������ҹ���ҽ�Ʊ����ƶ�����ս����������ƵĻ����ϣ�����ԭ������ģʽ���������ġ�û�п�ѧ���Ƶ�ҽ�Ʊ��շ��棬û��רְ��ҽ�Ʊ��չ�������������һ���ɸ����ŷ�ͷ�������ط����ǵ�һ���Ż���ҵ���й�����û�н������ѧ��Ч�����л��ơ����ԣ�����Ҫ�ĸ����е�ҽҩ���ƣ��Ӹ����Ͻ��ְ����ҽ�Ʊ������⡣������Ϊ��ҽҩ�������Ƹĸ�Ϊҽ�Ʊ����ƶȽ��贴��ǰ�ᣬҽ�Ʊ����ƶȽ�����Ϊҽҩ�������Ƹĸ��ṩ���ϣ��������ศ��ɵĹ�ϵ�����磬Ϊ�˱��ϲα�ְ�����л�����ҽ�Ʒ�����Ч����ҽ�Ʒ��õĹ����������ҹ�������ǿ�˶�ҽ�Ʒ���Ĺ������ƶ��˻���ҽ�Ʊ���ҩƷĿ¼��������Ŀ��ҽ�Ʒ�����ʩ�������ṩ����ҽ�Ʊ��շ����ҽ�ƻ�����ҩ������ʸ��϶��������α�ְ������ѡ��Ϊ��ϻ���ҽ�Ʊ����ƶȽ��裬����ͬʱ���ƶ���ҽ�ƻ�����ҩƷ������ͨ���Ƶĸĸͨ������ҽ�ƻ���֮��ľ������ƺ�ҩƷ������ͨ���г����л��ƣ�Ŭ��ʵ��“�ñȽϵ����ķ����ṩ�Ƚ����ʵ�ҽ�Ʒ���”��Ŀ�ꡣ��Ȼ�����ʾ������֮����ٽ��ı�֤��ϵ�����ԣ���ǰ��̽��ҽҩ�������Ƹĸ�Ļ����ϣ����ǻ�Ҫ���ڽ������ҽ�Ʊ����ƶȽ��辭�飬�����ƽ��ҹ���ҽ�Ʊ����ƶȽ��衣
���䣺����ҽ�Ʊ����ƶȽ���
ҽ�Ʊ�����һ���������ᱣ�����˵�һ�����Զ��ʧҵ���գ���������˺��ķ��գ���˭Ҳ�㲻���ϺͲ�����������֯ʵʩ����ȫ������Ļ���ҽ�Ʊ��գ��Ǹ��ִ����ҵ�ͨ���ƶȣ��ǹ������еĻ���Ȩ��������ҽ�Ʊ����ƶ�����������ķ�չ���ݱ䣬������ģʽ��Ҫ���������ͣ�
����֮һ�����ô��ȫ����ģʽ������ģʽ���ص��ǣ�����ֱ�Ӿٰ�ҽ�Ʊ�����ҵ���ϰ�����˰��������˰�������ҽԺ��ҽԺֱ��������ṩ��ѷ����������У������������������ʡ�ʡ������������ʡҽ�Ʊ����ʽ���Ҫ��Դ���������������ʡ����������Ԥ�㣬��ʡ�͵�������������֯����Ӫʡ��ҽ�Ʊ��ռƻ������������ϸ������б���ҽ�Ʒ���ҽҩ�ʵ����롣סԺ���պ����ﱣ�գ�������涨����Ŀ�⣬��������������л���ҽ�Ʊ��ա�ͬʱ��������չ���Ƿ�����������Ŀ����ҵ�Բ���ҽ�Ʊ��ա���������������Ŀ�����ɹ�������Ͷ�ʣ���������Ա����������ܲ���ҽ�Ʊ�����Ŀ��
����֮�����¹�����ᱣ��ģʽ���¹��������ϵ�һ������ҽ�Ʊ����ƶȵĹ��ҡ����ص��ǣ�ҽ�Ʊ��ջ������ͳ��������ã���Ҫ�ɹ�����Ա���ɣ��������鲹����Ŀǰ�����������ϰٸ����Ҳ�ȡ����ģʽ�����������У����ս�������ǰ������һ�����������ս���ٷ����뱻�����������ɵı��շѶ����أ������˸���������������ߵ�Ͷ�룬����������ٶ��ܵõ����ơ��α��˵���ż����Ů�ɲ������շѶ�ͬ������ҽ�Ʊ��մ������Ͷ��ߡ���ҵ��������һ��O���ս���������ҵ���ͥ���ʱ������˵�Ͷ�롣�ڱ��ս��ʹ���ϣ����ɷ����ʵ����ʸߵĵ���ת�ơ��������յ���61O���˵Ĺ��ˣ����շ�ȫ���ɹ����е���ʧҵ�ߵ�ҽ�Ʊ��ս�����Ͷ����Ÿ�����18���������������Լ���ͥ����͵�һ������ģ������⽻ijЩ��Ŀ���Ը����á�
����֮������������ҵ����ģʽ���ص��ǣ��α����ɣ�����������Ǯ��ߵ��ģ�ûǮ��͵��ģ��ʺ����Ķ���������������������ҽ�Ʊ���Ϊ�������г�����Ӫ����ӯ��ΪĿ���ƶȣ������ܾ����ܽ������������͵ľ����Ͷ��������乫ƽ�Խϲ
����֮�ģ��¼��µĴ����ģʽ���ص��ǣ��Oҽ�Ʊ��ջ����Ǹ��ݷ��ɹ涨��ǿ���ԵذѸ������ѵ�һ�����Դ�������������ķ�ʽת��Ϊ���������Ը�������Ϊ�����������ֵ����ַ��ã������������빫�����ⲿ�ֵĽɽ���Ϊְ�������ܶ��40����������Ա�ֱ����18.5����21.5����ʵʩ����˫ȫ�ƻ��������ռƻ��������Ա�������Ϊ������ǿ���������ε�ͬʱ���ַ�����Ṳ�á����շֵ������á�
���ҹ�ҽ�Ʊ����ƶȵ���ʷ�ظPδ���������й��籣���ռ������༭��
���ĵ�ַ��http://www.shebaodata.com/guandian/67764.html
Ϊ���籣֪ʶ���ռ�����Ϣ�Ĵ������й��籣����ӭ��ת�ط���������ע�����³����������������ӡ��������ǽ����������Ȩ���ε�Ȩ����
�籣�����������
���¿���
- ������ʧҵ���ռ�������������ô�� 2024������������ҵ��Աҽ���ɷѻ��� ������2024��ְ������ҽ�Ʊ���(����������)�ɷѻ��� 2024���������ְ������ҽ�Ʊ������������սɷѻ��������� �籣����8��Ǯ������������籣������! ��ĩ�籣�ذ���12�µ��籣�¹�ʵ�У�ϲӭ5��ı䣡 ¡�֣��籣һ��ͨ������ǧ��� �籣ҵ������칫��ģʽ���ܻ�ӭ ������㶫�籣ʵ�֡���ʡͨ�족 ����ȫ�����õ������籣�������� �㽭ƽ�������С�1+2+3����ʽ���籣����������ǧ���� ������������Դ��ᱣ�Ϲ���ʵ����ͻ�� 1-11�³���������ҵ Ϋ���������Ҹ��籣���ػ�Ϋ���¶� �����������������籣�� ���ھ��˹������� ����������ҵ��Ա�����籣 �����������б��� �籣�����ʡ���� ��ԥ�������Ʊ���ٴ� ���βμ��籣�����ɶ���Ժ��ܹ��õ�ʵ���籣���أ� ��������IPO��δ��һ�����Ա������ס��������������� ����ʡ˰������ѣ����ʱ��ν���ͣ����˰���ѣ����ӽ��� �ӿ��ƽ���ʡ��ͨ�� ����ǩ����ᱣ�Ͽ�����Э�� �ߺ����籣���ֿ�������355�� ������Ӫ���÷�չ׳�������ݾ�ҵ��ҵ�����嵥���� ����ǩ����ᱣ�Ͽ��������һ��ͨ���������Э�顷 �½����ޣ���ֵ������� ���조23�����硱 �����������ҽ���ɷ�ʻ�����ͨ�� ��չ������Ϧ���족����ů������������ǹ���İ������߸� �籣��������Ϣ�ࡰ��·��Ⱥ�������� �����籣�ȵ������� �籣��ֻ�ǽ�Ǯ�����غ��������ϣ� 2024�籣�ɷѵ��α� �������籣�־ֳ�����12345�������� ɽ����ǿ�籣����������շ��أ��������ݹ����ȶԹ������� ר��ȫ���籣�������»�ԭ�����³������������������� ����Ⱥ��������籣���� һ�˶����籣��������Ե㡱�����籣��ѵ �ع�������ǩ���籣ͨ����������¼ 23���籣��Ƶ����ɿ� ��³ľ���С�15�����籣�������Ȧ��Խ��Խ��� �������ݹ����ȶԻ��ƣ�ɽ����ǿ�籣����������շ��� ����˵������Ը�����籣�������� ����ʤ�� թƭ�ֶ��ײ��� ����ũ�����л���֧�У��籣����������롱 �籣�����¿�����Ӱ���˻����ʽ��� ����28�գ��籣��ҽ��ץ���ɷѣ�������������˽� ��һ��ͨ�Ρ�������� �����˵��籣���ֶ�����¼��ܡ� ���ݣ������ƽ���ǭ��ʦ�������� ������Դ��ᱣ�ϲ������ɹ�������ǩ��ͬ�ƽ�������Դ�� ������Դ��ᱣ�ϲ���ӱ�ʡǩ����ǿʡ�ж�����Э�� ����Ժ������ҹ�����Ա��2023��12��26�գ� ������֣��۽������ѳ��Ρ� �ṩ������� ����������������˶�� �����ٲף���������ְ��������ʵ�� ���Ϻ������������������ ����Ⱥ���Ҹ�ֵ �����������硱��ů ������˰�˽ɷ��ˡ����ѳ��Ρ� ȫ���ܹ���������������������ů� ƽ�������ն��³���Ϊ�����Ͻ��ڵĺ�������֧�����ϱ��� ��������ҵ��������չ �����л�е����ѧ��ѡ�ٲ�����һ���� ���조����Ӱ�˰Ȧ�� �����ƶ���������ٶȡ� 2023����ǿ�������Ͻ�����̳�ھ�¡�ؾ��� ���רҵ��ҵ����ְ���Ϸ��������߲���6��Ԫ 2023��ʧҵ�����ȸڷ����µ�ֹ 2024��������ҽ�Ʊ��ռ��вα��ڼ������� ���м��ϵ̿�·֧�У�����������ż�֤�����籣����ʧ ְҵ�����ʲô������ʱ��һ������ȡ���������������� ����Ƶ����ӭ����̨ũ�����а����������籣�� ���ѣ������ϰ������ֹ�����ͣ�ã���ץ�������� ���������˴�ҵ������� ��Ϊ̫���ӣ�Ū������ƭȡ�������� 20���˻��� μ�ϸ�ƽ����ᱣ�������ԡ��籣��ǡ��ӡ��Ҹ����ǡ� ���������籣�Ĺ�˾������������Ӱ���� 2024�����Ͻ�����ͷų������źţ�������Ա���������ж��� ��������֣���������������ϱ��չ��������Ļ��� �籣����Ҫ��50%�������Ѿ�����ס�ˡ� �������Ͷ����ϼ��ٱ�Ͷ��ƽ̨���� ������������Ϊ������Աת�ݵ��� ��ʦʯ����������������籣�־֣����������� �ػ�ů���� ���������籣���������ʡ��������� �籣��ʹ���������⣿��ݽ��ָ�Ͽ��ղأ� ��³������籣������Ⱥ�ڡ��롱�ϰ��� �������豻��˾��֪���ݼٴ��� �ٽ����ڱ�֪ͨ��ְ �Ϻ������ƽ��¾�ҵ��̬��ҵ��Աְҵ�˺����Ϲ������α��� ���Ի��ɵ��籣�Ѳ��ɽ���12��31�յ��� ���ʱ�䣬����������ᱣ��ҵ����ͣ���� ���ڽ����ϰ� �籣Ī�����ൺһ�ҹ�˾������ �����籣����������ת����,�����籣��ô��ת����� 5���С�������籣����,5������籣���� ���ڹ�˾��ӡ�籣�嵥,���ڴ�ӡ�籣�嵥�������˰�æ �籣ͣ��һ����,�籣ͣ��һ�����ܱ���ҽ���� ��«���籣��ѯ�����˻�,��«��ҽ����ѯ�����˻� �����籣����ͨ,�����籣����ͨ���ڹ��� �籣�����˶�ò�����,�籣�����˶�ò����ð� �籣�Ͻ����껹���Խ���ô,�籣�ϼ�����,�����Խ��� ����ҽ�籣ѯ�����˻�,����ҽ����ѯ�����˻���ѯϵͳ �籣״̬��ʾ����α�,�籣״̬��ʾ����α�״̬ �ܴ��籣����ʧ��β���,�籣����ʧ��ôȥ���� �����籣��������β�ѯ,�����籣��������β�ѯ�ɷѼ�¼ ��˾�籣��ô���ѱ���,��˾�籣��ô���ѱ������ �ൺ�籣������������Ǯ��,�ൺ�籣�ܱ������� �����籣���Ͽ���ѯ�����˻�,���������籣�ʺŲ�ѯ �ʶ��籣���ںϷ�ʹ��,����ʡ�ʶ����籣������ �����籣�ǵ�һ����,��˾��һ���½��籣�� ��λ�籣�������пۿ�����,��˾�籣�ۿ����� �������籣����㹫ʽ,�籣������ļ��� �����и����籣��ô��ѯ,�������籣��ѯ�����˻���ѯ �����籣�ɷѱ���,�����籣�� ����籣�ϲ��籣��ô�ϲ�,����籣��ô�ϲ� �籣��������Ͳ��ý���,�籣��������Ͳ��ý��� �人���籣��β�ѯ,�人�籣��ѯ��ʽ �����籣��ҵ����,���������ϱ��սɷѱ��� �籣��ô��¼����,�籣Ϊɶ��¼���� �����籣Ҫ������Ǯ,�������籣���ս�����Ǯ�� ���ڵ����籣����,���ڵ����籣����ʱ�� ��ô��Ա������ҽ�籣����,ְ��ҽ����ô�ɷѻ��� �籣��������ѯ,�籣��������ѯ��ô�� �������籣���˽ɷѲ�ѯ,�����и����籣��ѯ���ϲ�ѯ ��β��籣������,���籣��������ô�� �ڵ�λ��ְ�籣��ô��,��λ��ְ,�籣��δ��� �����籣����,�籣����������� �������������籣�ɷѲ��á������ܡ� ���ɹ��������أ�������һ�廯�����籣���ͽ��족 ������Դ��ᱣ�ϲ��滮����˾�����˾͡����ڽ�һ����ȫ�� �����ߺ��������ƽ���������һ��ͨ���쿨����ˮƽ �㶫ʡ�籣�����ۼƽ���1.8����Ԫ ���죺�˲Ŵ��´�ҵ��һ����һ�ΰ족 �������۽�����ʽ������ �ƶ�ϵͳ�з罨�贴�Ÿ��� ɽ������Ƚ�����ҵ��������Դ������Խ�ƽ̨ ��������������ҵ�籣������ʵ�������� 2023������ְ�������籣�ɷѱ��ο� ʲô���Ͷ������ڣ�ʲô�������Լ�������ڣ� ���ò����ǰ���ͬԼ�����ʻ��ǵ��ֹ����㣿 ��ȡʧҵ���ڼ������Ҫ����ҽ�Ʊ����� ����ҽ������֯��չ��һ��һ�����α���Ϣ�������ֹ��� ������������ӡ�����Ϸ����˲Ŷ��齨���ж��ƻ� ���ڼ���ֹܾ��ڴٽ�ר����ҵ���ϱ��շ�չ�й������֪ͨ ע�⣡�籣����Ҫע�⣡4���˲��ý����籣������Ҳ�ǰɣ� �籣�Ͻɲ����£��籣�����ؼ�����أ������������֣� @����ְ���IJ����ǣ���ݡ��籣�ؼ������պ� 2024���Ͻ�������������ͷ���Ҫ�źţ� ǧ��Ҫ���������绰�ѣ�С���籣��˰ ¦����˰���籣���߽���� ů�ķ�������� ��֣�ݽ���һ���籣��������ʧҵ���ս� ֣���ģ��й�ʽ�籣�ƶ�ȡ���˾�ɾ� ��������籣����ָ�����ϡ� �ı������� ���籣ҵ����Ƶ�족 ���ׯ�翪չ�籣����һ��ͨ������� ��������������ָ��籣����������� ���籣�������ҡ� ����������������ٿ��籣����ȫ��ʾ������� �����籣�����Ļ� �Ӵ���Ž������� �����齭�ء�����֡������籣����ȫ���� ����ʡ��ᱣ�շ������ĺ���ʡ�籣�����������紫���Һ��� �����ض�ٴ���������ҵ��Ա�籣�������� �ӱ���һ���籣�����ߴ�ͨ�� ũ�к�ˮ���п�չ��ᱣ�Ͽ��������һ��ͨ������������ һ��ͨ�����籣ů���ġ���ɽ���ൺ�籣���������һ��ͨ ����ʡ�籣�����л��������̳�̨ �������磺ȫ�����조15�����籣�������Ȧ�� ���ڣ�δ�ſ�ȫ���� ���ߵ���ϵ֧����ҵ�˲Ź������� �ൺ���2023�����ҵ������Ա��ʽ�����˶� �е�����ᱣ�ո��Ƿ�Χ�������� ������Ա��������Ӧ���������� ��ɳ��������֯���籣������ ������ҵ���1300���� ������������籣��ϵ ɽ����ˮ���籣��С��Ƭ��������� ����ʡ��չ���籣�������ҡ������ �籣���ģ����������µ�ʹ�� ����ٸ��ٽ��¹� ������ʡ��ᱣ�ջ�������������̨�ı�����ʲô?����Щ�� ����ʡ����������2023��Ⱦ�ҵ������Ա����ҵ�籣������ ���������У�������һ�廯�����籣���ͽ��족 Ա���ɷ���δ֧���籣����ʱ������ò���Ҫ������ר �籣���������赽������������ ����ũ���л���֧�У��籣����������롱 ����С�ǵ�����Ů�����ڸ�ʿ������籣�� �������ѽ��ڣ��籣�Ͻɵ�5��������֪���� ���ݹ�ҵ�������������籣���������� �������ů���� ��ҵ�������·��б������籣�������ʾ����ƺ� ������֤�������š� ��ˢ�������������� ���ݽ���Ϊ9.4�������Ͷ��������ʴ���9.6����Ԫ �Ͳ����ٰ�����ᱣ�վ��칤����Ա���ܾ������� ���Ͽ��⣺12��31�ս�ֹ������ҵ��Ա�籣�α��ɷ�Ҫץ�� �������뼴��ֱ����ȡ��ش��� ������������ְ������������ ���ݸ����籣���˱����ô��ѯϵͳ,���ݸ����籣��Ų�ѯ�� �����籣����,�����籣���� ��ҵ�������Լ����籣�㹤����,����ҵ����û���籣�㹤���� ɽ�����ǵ��籣������,�������籣���Ĵ������� �人�籣����ϸ��ѯ,�人�籣��ϸ��ô��ѯ �����籣����������,������ΰ��籣�� �������籣����ʼ����,�������籣���쿨���� �������籣���ɻ���,�������籣���ɻ������� ���ڷ�ɽ�籣��ҽ�Ƶ���,��ɽְ��ҽ���;���ҽ�������� �籣���·ݲ��ܲ���,���²������µ��籣,�����Ч
����������
2023������ְ�������籣�ɷѱ��ο�
- ��ĩ�籣�ذ���12�µ��籣�¹�ʵ�У�ϲӭ5��ı�
- ¡�֣��籣һ��ͨ������ǧ���
- �籣ҵ������칫��ģʽ���ܻ�ӭ
- ������㶫�籣ʵ�֡���ʡͨ�족
- ����ȫ�����õ������籣��������
- �㽭ƽ�������С�1+2+3����ʽ���籣����������ǧ����
- ������������Դ��ᱣ�Ϲ���ʵ����ͻ�� 1-11�³�����
- Ϋ���������Ҹ��籣���ػ�Ϋ���¶�
- �����������������籣�� ���ھ��˹�������
- ����������ҵ��Ա�����籣 �����������б���
������:������н��ߵ���������һ��,����н���
- ר��ȫ���籣�������»�ԭ�����³���������������
- ֣���ģ��й�ʽ�籣�ƶ�ȡ���˾�ɾ�
- ����������ݺ�ÿ���������Ǯ��
- ���ϱ����жϽ������꣬���ڻ�����λ�������ɣ�֮ǰ��
- �������ҽ������ÿ���������ã��������־ܾ��ɷ�
- ���籣���ɡ������в�ͨ�ˣ����弰��ҵ�����Ѹ���ô��
- ȫ���˴�������������飺�����籣�ɷѻ��� ��߱���
- ȫ����ЭίԱ�ص������齨���籣Э֧ͬ�������IJ�����
- ������ίԱ�������Ż��籣���ߣ��������������Ա�α�
- ȫ���˴����̷˫������ũ�����籣������������Ͷ��
����Ժ�칫������ȫ���ƽ��������պ�ְ������ҽ
- ���ڼ���ֹܾ��ڴٽ�ר����ҵ���ϱ��շ�չ�й������
- ����ҽ���֡���������̨���ڻ�������ʧ�ܵȼ���������
- ������ҽ���� ����������ӡ�������ڻ�������ʧ�ܵȼ�
- ����ҽ���� ������Դ��ᱣ�ϲ�����ӡ�������һ���ҽ
- ����ҽ���� ����������ӡ�������ڻ�������ʧ�ܵȼ���
- ���ҽ��ڼල�����ֹܾ���ӡ�����ϱ��չ�˾�ල������
- �������칫������ӡ�������ϻ����ش��¹������ж���
- ����ҽ�Ʊ��Ͼְ칫�ҹ��ڼ�ǿ�Ľ�ҽҩ�۸���в���
- ������Դ��ᱣ�ϲ� ������ ������������ί ���۾���
- ������������Դ����ᱣ�Ͼֹ���ת��������ʡ������Դ
�Ͷ�����Ը�����籣����λ�Ƿ�е������⳥����
- ����˵������Ը�����籣��������
- ��û��ͬ��Ƿ�籣�����˲�������ô��
- ����Ů��Ҫ��ָ����Ͻ�������籣������ũҵ���ڲ���
- ��Ը�������籣 �����ܷ�Ҫ����
- ð���������幤���������籣�����쵽���Ͻ���
- ��Ա��ǩ����Բ����籣��������������ƺɽ����Ա��
- �ɷѿմ������ˣ��籣�Ƿ��⳥��
- ��Э��һ�¡����Dz����籣�Ľ��
- ְ���������ͣн��ְְ���е�ȫ���籣�ɷ����� Υ��
- Ա�����ݣ���λδ���籣���������Ͻ�13��Ժ��֧��
�籣�ɷ�15�ꡢ20�ꡢ30������𣬴�����ܶ���
- ������ʧҵ���ռ�������������ô��
- 2024������������ҵ��Աҽ���ɷѻ���
- ������2024��ְ������ҽ�Ʊ���(����������)�ɷѻ���
- �籣�����¿�����Ӱ���˻����ʽ���
- �籣��ʹ���������⣿��ݽ��ָ�Ͽ��ղأ�
- 2024������ҵ��Ա�����籣��һ��Ҫ֪����3���£���
- ����ҽ���� ������Դ��ᱣ�ϲ�ӡ��2023������ҽ��
- ����ҽ�Ʊ��Ͼ��ٿ���������ѧϰС�鸰��ʯɽ�ض��
- ����ҽ����2023����һ���ҽ�Ʊ��ա����˱��պ�������
- �Ͻڹ����������ִ��¹���ô����2023����ߴ�������
����뻧���������ˣ��¾����߶ԱȻ���֪��
- ��������籣����ָ�����ϡ�
- ��ְ��ô��ְ���籣��
- ������ҵ������ҵ�籣���������������+��������
- �绯��ᱣ�շ����ǽ�����ô���� �绯��˾��ô��Ա��
- �����籣�Ͻ���β��ɷ������ˣ������籣�Ͻ�����ô��
- �����ݲ����籣������Ҫʲô���� 2023���������籣��
- �żҽ��籣�����¹� �żҽ��籣������Ҫ��Щ����
- ¦���籣���ɵ�����Ϣ ¦���籣�Ͻɲ�����Ҫ��Щ����
- ������ᱣ�շ����ǽ�����ô���� ������˾��ô��Ա��
- ���籣�Ͻ���β��ɷ������ˣ����籣�Ͻ�һ������
����ϲ��
�ಿί�����Ϸ�����ɹ�ʶ �ӳ��ɷ���
������֪���ҹ����ϱ��յ���ͽɷ�������15�꣬�����˵Ĺ�������ȴ��ֹ15�꣬Ҳ����˵��ʵ���ϵĽɷ�����ԶԶ����15�ꣻ��ˣ��������ӽɷ����ޣ��Ը��˵�Ӱ��Ҳ��Խ�...[�鿴ȫ��]
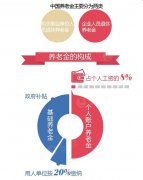
���Ͻ���㷽������ʽ��ͼ/�ģ�
���Ͻ���㷽������ʽ��ͼ/�ģ� ��ǩ�� ���Ͻ���㷽���������Ͻ���������Ͻ���μ��㱱�����Ͻ����������ݽ���㹫ʽ...[�鿴ȫ��]
�����ȵ�
����˵������Ը�����籣��������
- ����| ��Ϊ̫���ӣ�Ū������ƭȡ�������� 20��
- ����| ����Ժ����ӡ����ת���ֹ����ʱ� ��ʵ��
- �۵�| �����籣���ɡ��ĸ�ͷ�� ��������˾��
������а�
- ����
- �۵�
- ����
- ����
- ֪ʶ
- ����










 �������ĸ����Ͻ���Ӫ��������
�������ĸ����Ͻ���Ӫ�������� л���ˣ�2012��Ҫ����ũ�����ϱ���ȫ����
л���ˣ�2012��Ҫ����ũ�����ϱ���ȫ���� ѧϰ�᳹������ҽ�Ʊ��Ϸ�ƶ�����ж����ж�Ա
ѧϰ�᳹������ҽ�Ʊ��Ϸ�ƶ�����ж����ж�Ա 2019�곻��ʧҵ�������¹涨���ɷѱ���������
2019�곻��ʧҵ�������¹涨���ɷѱ��������� �°�ҽ��Ŀ¼���߽��
�°�ҽ��Ŀ¼���߽�� ������ҽ�Ʊ��ղ�ѯ
������ҽ�Ʊ��ղ�ѯ ְ����������� ����Ԯ�ֻ��⳥
ְ����������� ����Ԯ�ֻ��⳥ �����й������������
�����й������������ �����籣��ѯ ������
�����籣��ѯ ������ �����籣��ѯ ������
�����籣��ѯ ������ �����籣��ѯ ������
�����籣��ѯ ������ ��β�籣��ѯ ��β��
��β�籣��ѯ ��β�� ������������ �����ӳ�����(������ͼ)
������������ �����ӳ�����(������ͼ) �����������ܷ�,�����뱣��
�����������ܷ�,�����뱣�� �����������Ͻ��ϲ���ƽ�дӺζ�����
�����������Ͻ��ϲ���ƽ�дӺζ����� �籣����ȥ�깲645.36��Ԫ Ͷ��������7%
�籣����ȥ�깲645.36��Ԫ Ͷ��������7% �����������������籣��ϵ
�����������������籣��ϵ 2016���˸�����Ա������Ϣ:"���˸�����
2016���˸�����Ա������Ϣ:"���˸����� ����ҵ��Ա�籣�������� ����Ϊ4279Ԫ ����
����ҵ��Ա�籣�������� ����Ϊ4279Ԫ ���� 2019�˴����˱����������ߣ��ɷѻ�����������
2019�˴����˱����������ߣ��ɷѻ����������� 2016ȫ����ʡ����ʱ�����������Ϣ
2016ȫ����ʡ����ʱ�����������Ϣ 2019������ҽ�Ʊ������¹涨���ɷѱ���������
2019������ҽ�Ʊ������¹涨���ɷѱ��������� ������������ҵְ���籣�����²�1160Ԫ
������������ҵְ���籣�����²�1160Ԫ